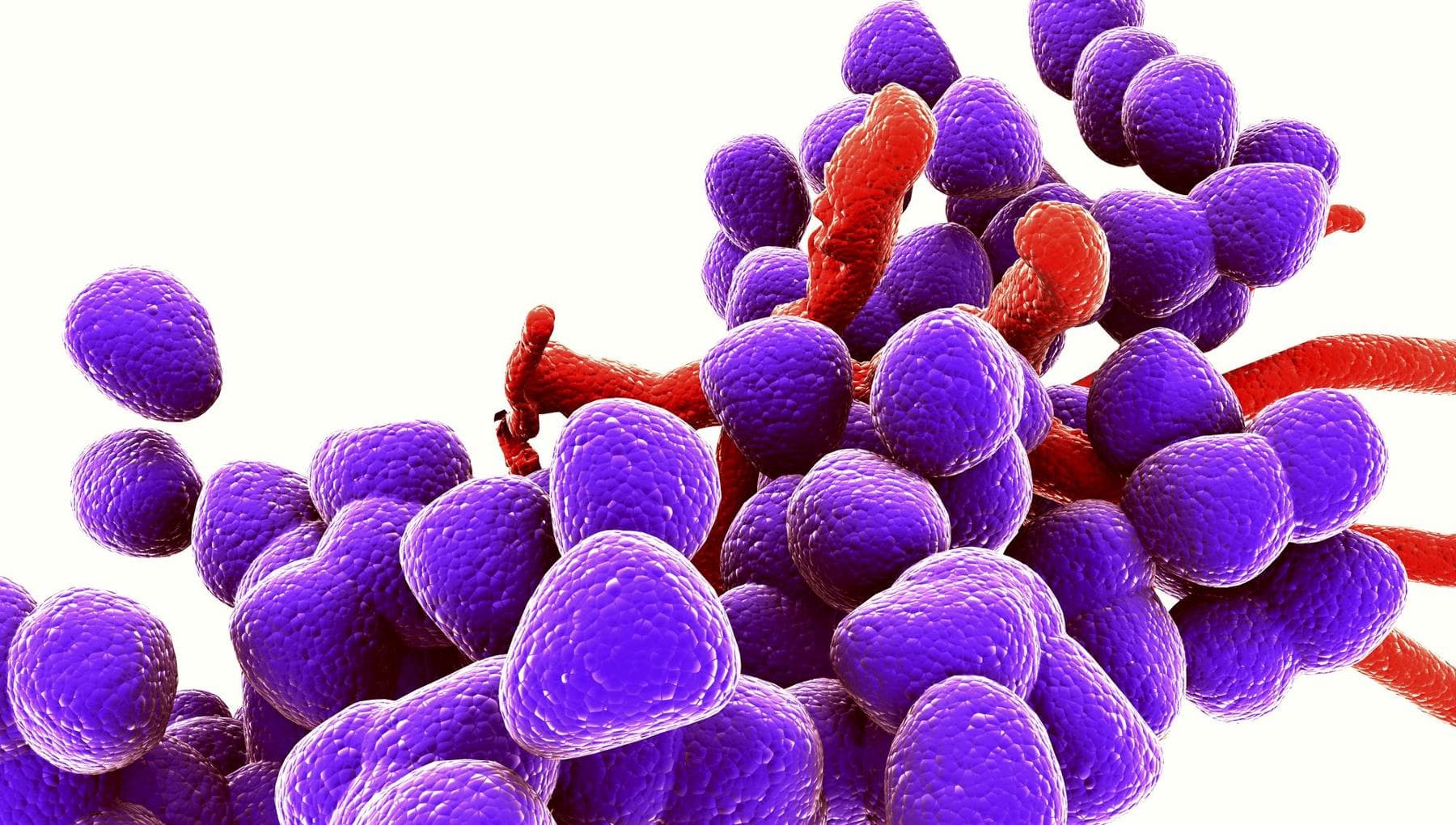
Ese la soluzione ai “superbatteri” e all’antibiotico-resistenza non fosse lo sviluppo di antibiotici nuovi e più efficaci, su cui comunque oggi le aziende farmaceutiche stentano a investire? A proporre nuovi possibili approcci sono due studi, uno condotto dalla Nanyang Technological University di Singapore e l’altro dal New England Biolabs e dalla Yale University, i cui risultati sono stati pubblicati rispettivamente sulle riviste Science Advances e Pnas. Invece di cercare nuovi modi per uccidere i batteri (un approccio che spinge i microbi a evolversi per sopravvivere), queste ricerche puntano su strategie radicalmente diverse: disarmare il nemico o utilizzare “virus-killer” personalizzati.
Antibiotici, contro l’abuso la campagna Aifa per usarli bene
01 Dicembre 2025
Nello studio giapponese i ricercatori si sono focalizzati sulle ferite croniche, come le ulcere del piede diabetico, in cui i batteri non si limitano a risiedere sul posto, ma creano un ambiente ostile che impedisce attivamente alla pelle di ripararsi. I ricercatori hanno scoperto che il batterio Enterococcus faecalis produce sottoprodotti metabolici, in particolare specie reattive dell’ossigeno (Ros) come il perossido di idrogeno. Queste sostanze agiscono come una sorta di “paralisi chimica” per le cellule della pelle: invece di attaccarle direttamente, il batterio inonda l’area di stress ossidativo, bloccando la capacità delle cellule di migrare e chiudere la ferita. La soluzione proposta dai ricercatori non prevede l’uso di un antibiotico, ma della catalasi, un enzima antiossidante che neutralizza il perossido di idrogeno. In questo modo, lo stress cellulare scompare e le ferite, prima “bloccate”, tornano a guarire normalmente. È un cambio di paradigma: non si colpisce il batterio, ma il suo “gas tossico”.